Ci sono costi ben superiori, su cui si può tagliare. tipo quelli imposti dall’industria farmaceutica–denunciati da Luca Li Bassi, direttore dell’AIFA (Agenzia italiana del farmaco). Solo nei paesi dell’OCSE il costo dei medicinali ha un peso tale da erodere i bilanci sanitari con numeri che variano dal 7 al 41%
I dati rilevati dal Rapporto Annuale Statistico del SSN e dall’Ocse sottolineano le premesse per un irreversibile e definitivo cambiamento del sistema sanitario in Italia. L’importante espansione del privato, in particolare nel controllo della cronicità e l’affanno e la contrazione del settore pubblico – cui del resto è demandato un carico di lavoro oneroso e costoso quale l’acuzie, la residenzialità ospedaliera e la rete dell’emergenza – impongono una riflessione.
Nurse 24.it –di Giordano Cotichelli
La salute cattiva della popolazione è una vergogna di stato, sempre
In pratica si sta assistendo ad un vero e proprio cambio di paradigma, in Italia e nei paesi del welfare
 universalistico, in cui viene eroso il campo dell’assistenza ospedaliera e delle acuzie, che resta a carico della spesa pubblica e ampliato a dismisura il campo di una “salute altra”, di natura cronica e terminale, per la quale si deve spendere di meno (da parte dello Stato) e si demandano le risposte al mercato, o meglio alla capacità dei singoli di potersi permettere la residenzialità per un familiare, il dentista per i propri figli, l’assistenza per qualcuno o, più semplicemente, una diagnostica affogata da interminabili liste di attesa pronte a scomparire di fronte alla prestazione a pagamento.
universalistico, in cui viene eroso il campo dell’assistenza ospedaliera e delle acuzie, che resta a carico della spesa pubblica e ampliato a dismisura il campo di una “salute altra”, di natura cronica e terminale, per la quale si deve spendere di meno (da parte dello Stato) e si demandano le risposte al mercato, o meglio alla capacità dei singoli di potersi permettere la residenzialità per un familiare, il dentista per i propri figli, l’assistenza per qualcuno o, più semplicemente, una diagnostica affogata da interminabili liste di attesa pronte a scomparire di fronte alla prestazione a pagamento.
Mentre sul fronte della prevenzione viene sbandierata un’educazione sanitaria finalizzata unicamente a colpevolizzare i comportamenti individuali cui demandare, in un’ottica tipicamente liberista. La principale responsabilità dell’essere malato.
Se, da un lato, favorire la territorialità dell’assistenza è potenzialmente una prospettiva aperta a molti riscontri positivi, in termini di risparmio, di miglior offerta sanitaria, di maggiore prossimità con le persone, dall’altro poco o nulla è stato fatto per strutturare in maniera funzionale una risposta equa ed efficiente nei territori che garantisca accesso ai servizi, continuità delle cure, qualità delle risposte.
Il problema non è solo l’emorragia di medici di medicina generale. Più che rimpiazzare matematicamente le uscite prodottesi negli anni o addirittura richiamare in servizio pensionati etc., bisognerebbe coprire la richiesta di medici di base, oltre i numeri perduti, arrivando a 3 o 4 mila unità, cui unire almeno 5–10 mila infermieri di famiglia di cui ormai da tempo si parla molto, ma ancora ben poco si sta facendo.  Ne ha parlato anche il nuovo Ministro della Sanità, ma in termini talmente generici e scontati che lascia qualche speranza per il futuro, ma nulla più.
Ne ha parlato anche il nuovo Ministro della Sanità, ma in termini talmente generici e scontati che lascia qualche speranza per il futuro, ma nulla più.
Gli investimenti da fare riguardano la razionalizzazione non tanto di posti letto o di ospedali, arrivata ad un livello irrazionale, quanto porre un freno al dispendio di risorse per dotazioni e scelte ingiustificate.
Sul piano del personale sanitario – medici ed infermieri (e non solo) – la carenza da risolvere è una realtà, ma affrontata come un falso problema. O meglio, un problema/soluzione presentato in maniera falsa, dato che se ne dà una lettura prettamente economicistica: di risorse che non ci sono, che si devono trovare, etc. etc.
Da decenni viene detto che mancano circa 30.000 o 100.000 infermieri, a seconda se a parlare è lo Stato o la Fnopi. Da anni si grida all’emergenza dei medici di medicina generale. In verità se il personale è un costo (ed è vero in parte), ci sono costi ben superiori, su cui si può tagliare.
Tipo quelli . Ridur–denunciati da Luca Li Bassi, direttore dell’AIFA (Agenzia italiana del farmaco). Solo nei paesi dell’OCSE il costo dei medicinali ha un peso tale da erodere i bilanci sanitari con numeri che variano dal 7 al 41%.
Se non si vuole spendere per il personale, allora bisogna investire in: infrastrutture, strade sicure, ponti ed argini – e foreste – che non vengano giù con la pioggia, lavoro, istruzione, stipendi, occupazione.
In sintesi, i determinanti della salute e delle malattie. Investire in più personale è una scelta residuale che porta ad un esaurimento delle risorse, mentre la salute ed il sistema della salute nei fatti, si sostengono fuori dallo stretto mondo sanitario.
Un’affermazione di cui il neo-nominato Ministro della Sanità è sicuramente consapevole e di conseguenza può sentirsi ben legittimato a non preoccuparsi per l’ulteriore taglio al suo dicastero – come avverrà nel DEF -, concentrandosi certamente sull’eliminazione dell’ignobile super-ticket, ma prendendo di petto i suoi colleghi di governo per avere da loro quei provvedimenti che investano nel breve, medio e lungo tempo nella costruzione di un paese più salutare di quello attuale.
Altrimenti si torna a guardare a Parigi, agli Champs Elysées, ai gilet gialli (indossati da non pochi infermieri e medici) in risposta all’atto d’accusa che da tempo i transalpini lanciano per il loro sistema sanitario, tradotto anche in versi in una canzone di un noto cantante – Saez – dal titolo “J’accuse”, che ricorda l’onta di stato per l’affaire Dreyfuss (e la salute cattiva della popolazione è una vergogna di stato, sempre), in cui si dice: “Et puis les travailleurs sociaux, Les fonctionnaires qui servent à rien, Les infirmières à 1000 euros, Faut qu’ça rapporte aux actionnaires, La santé et les hopitaux, Va te faire soigner en Angleterre”.
E poi gli assistenti sociali. E i funzionari che non servono a nulla. E gli infermieri a mille euro, tutto rimanda agli azionisti, la salute, gli ospedali. Vai (pure) a farti medicare in Inghilterra.
È la storia del welfare in poche righe, le sue utopie e la sua, non scontata fine, cui non assisteremo senza fare nulla.
N.d.R.:
La Ragioneria Generale dello Stato dice che la spesa per la farmaceutica convenzionata passa da un incremento medio annuo dell’1,3% registrato nel periodo 2003-2006 a un tasso di variazione negativo del 4,4% nel periodo 2007-2011, attestandosi a -3,7% nel periodo 2012-2018
 Conseguentemente, il peso percentuale sulla spesa sanitaria complessiva si riduce dal 14,7% del 2002 al 6,6% del 2018
Conseguentemente, il peso percentuale sulla spesa sanitaria complessiva si riduce dal 14,7% del 2002 al 6,6% del 2018
Con la previsione di un tetto alla spesa per la farmaceutica territoriale, di cui fa parte la spesa per la farmaceutica in convenzione (fissato all’11,35% dal 2013 al 2016) e di un tetto alla sola spesa farmaceutica convenzionata al 7,96% a decorrere dal 2017, è previsto un meccanismo di recupero automatico, in caso di sforamento del tetto, a carico delle aziende farmaceutiche (c.d. pay-back), dei farmacisti e dei grossisti.
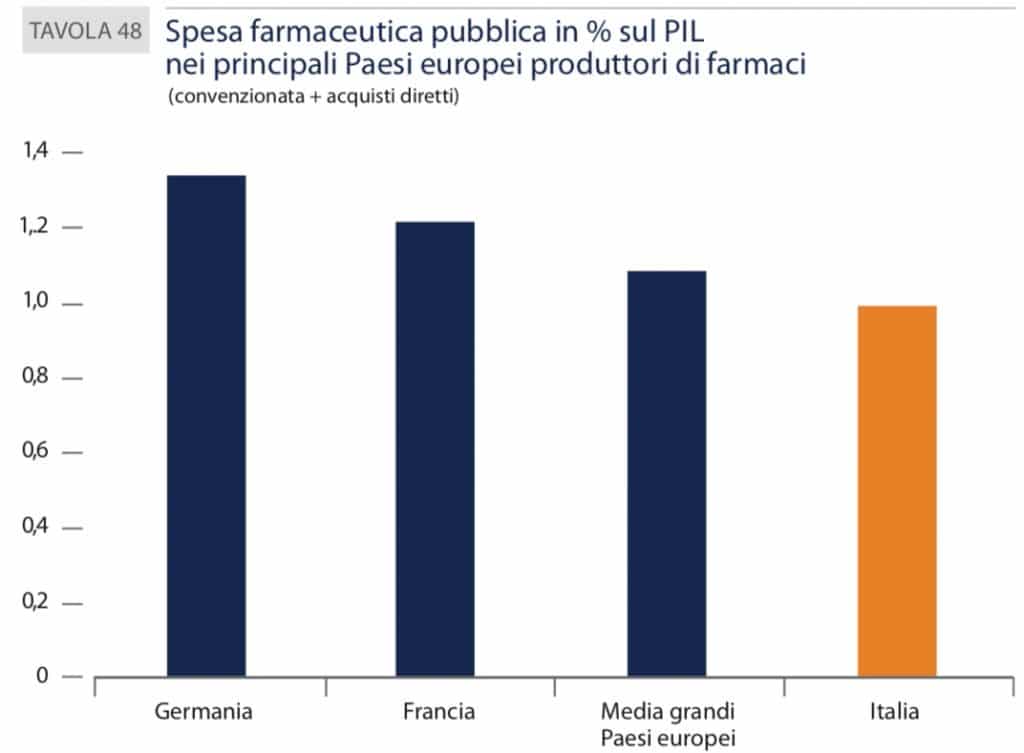
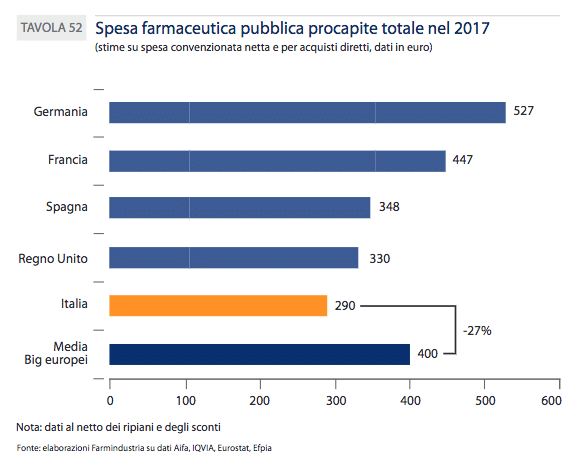
L’Osservatorio Gimbe dimostra che la posizione del nostro Paese peggiora ulteriormente prendendo in considerazione la spesa sanitaria pro-capite totale (8,8% rispetto al PIL) che, inferiore alla media OCSE ($3.428 vs $ 3.980), colloca l’Italia in prima posizione tra i paesi poveri dell’Europa. La spesa sanitaria pubblica pro-capite l’Italia si conferma al di sotto della media OCSE e in Europa ben 15 Paesi investono di più. La farmaceutica convenzionata nel 2018 incide pertanto solo per il 6,6% di quell’8,8% della spesa sanitaria sul PIL, cioè rappresenta lo 0,58% del PIL. La più bassa esistente fra i maggiori cinque paesi dell’UE. Probabilmente si potrà ridurre ancora, col rischio però di compromettere la sanità italiana.
Lungi da noi difendere l’industria farmaco, che è quella che ha la peggiore reputazione fra le industrie italiane, ma l’esempio della spesa farmaceutica non ci sembra dei più appropriati.





