
Spesa farmaceutica tra salute, interessi e veleni
Secondo un approfondimento di Dataroom di Milena Gabanelli, la riforma del sistema farmaceutico fa aumentare la spesa pubblica a beneficio di farmacie e Big Pharma sacrificando risorse per la sanità. Inoltre, dietro ci sarebbe anche uno scontro sia all’interno del ministero della Salute che con l’Aifa… Fatti, numeri e retroscena
Startmag – 23 febbraio 2026 di Giulia Alfieri
La spesa farmaceutica pubblica cresce, mentre il consumo resta quasi fermo. Nei primi nove mesi del 2025 sono stati spesi 18,42 miliardi di euro, con uno sforamento di 2,85 miliardi rispetto al tetto fissato. In questo contesto, osserva Dataroom di Milena Gabanelli, si inseriscono le modifiche introdotte dalla Legge di Bilancio 2024 sulla remunerazione delle farmacie e sulla distribuzione di alcuni medicinali.
LA SPESA CHE SALE
Dal Monitoraggio della spesa farmaceutica nazionale e regionale gennaio-settembre 2025 dell’Agenzia 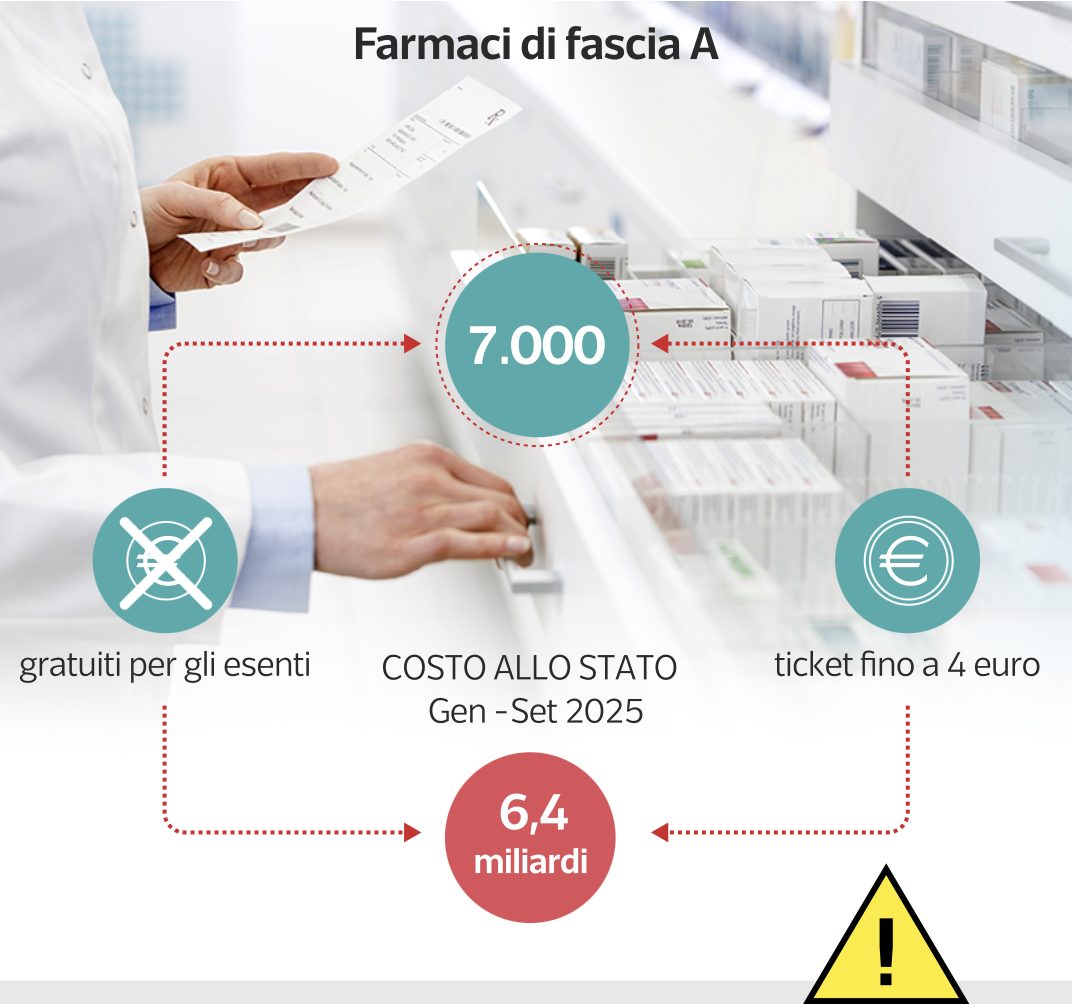 italiana del farmaco (Aifa) emerge che nei primi nove mesi dell’anno scorso i farmaci di fascia A – quelli erogati in convenzione con il Servizio sanitario nazionale – sono costati 6,425 miliardi di euro, il 3,2% in più rispetto all’anno precedente. Il consumo è aumentato solo dello 0,2% e i prezzi al pubblico sono rimasti invariati.
italiana del farmaco (Aifa) emerge che nei primi nove mesi dell’anno scorso i farmaci di fascia A – quelli erogati in convenzione con il Servizio sanitario nazionale – sono costati 6,425 miliardi di euro, il 3,2% in più rispetto all’anno precedente. Il consumo è aumentato solo dello 0,2% e i prezzi al pubblico sono rimasti invariati.
Dunque, la domanda che si pone Dataroom è: “Se le confezioni sono rimaste quasi le stesse perché lo Stato spende 194 milioni di euro in più?”.
Una quota rilevante della spesa sanitaria pubblica è destinata ai farmaci: il 15,3% del Fondo sanitario nazionale. Da qui l’attenzione sulle scelte normative intervenute nel 2024.
IL NUOVO MODELLO DI REMUNERAZIONE
Dal 1° marzo 2024 è entrato in vigore un nuovo sistema di remunerazione delle farmacie, stabilito dalla Legge di Bilancio 2024. Secondo quanto communicated da Federfarma, il criterio è “il superamento della remunerazione in misura percentuale sul prezzo del farmaco a favore della soluzione prevalente nei Paesi dell’Unione europea, basata su un sistema misto di quote, fisse e variabili, che valorizza l’atto professionale della dispensazione dei medicinali”.
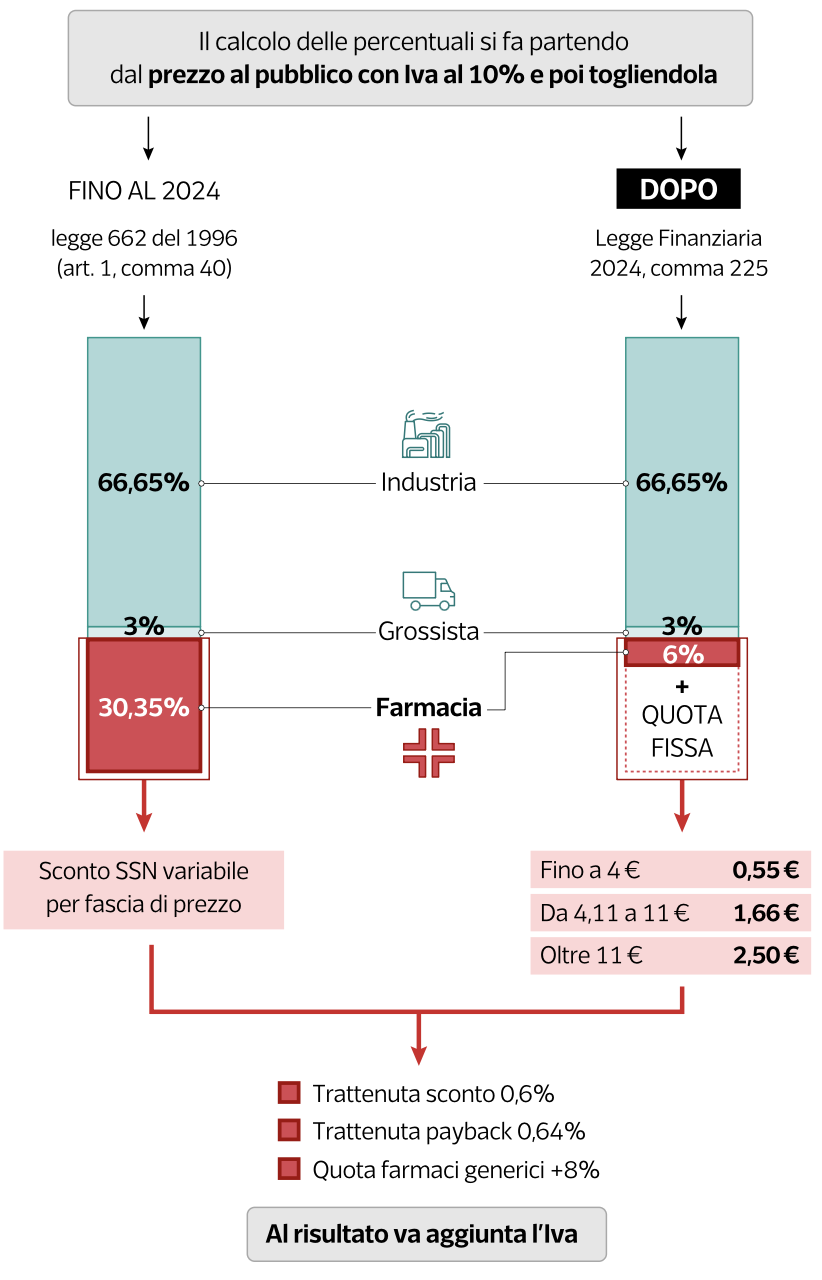 Il nuovo meccanismo prevede una quota percentuale del 6% sul prezzo al pubblico (al netto dell’IVA) e una serie di quote fisse:
Il nuovo meccanismo prevede una quota percentuale del 6% sul prezzo al pubblico (al netto dell’IVA) e una serie di quote fisse:
- 0,55 euro per confezioni fino a 4 euro;
- 1,66 euro tra 4,01 e 11 euro;
- 2,50 euro oltre 11 euro;
- una quota aggiuntiva per i farmaci nelle liste di trasparenza (0,10 euro nel 2024, 0,115 dal 2025).
Sono poi previste ulteriori quote aggiuntive per farmacie con basso fatturato Servizio sanitario nazionale (Ssn) e per le farmacie rurali sussidiate.
Federfarma sottolinea che “la remunerazione per la farmacia italiana non è più direttamente proporzionale al prezzo del farmaco” ed è composta “per il 75% da una parte fissa e per il 25% da una parte variabile”, con il vincolo del rispetto del tetto della spesa farmaceutica. Viene inoltre precisato che “il nuovo sistema di remunerazione non incide in alcuna misura sul prezzo di vendita al pubblico dei medicinali”.
Fino al 2024 la farmacia riceveva il 30,35% del prezzo al pubblico. Con il nuovo sistema il margine cambia radicalmente a seconda del prezzo della confezione.
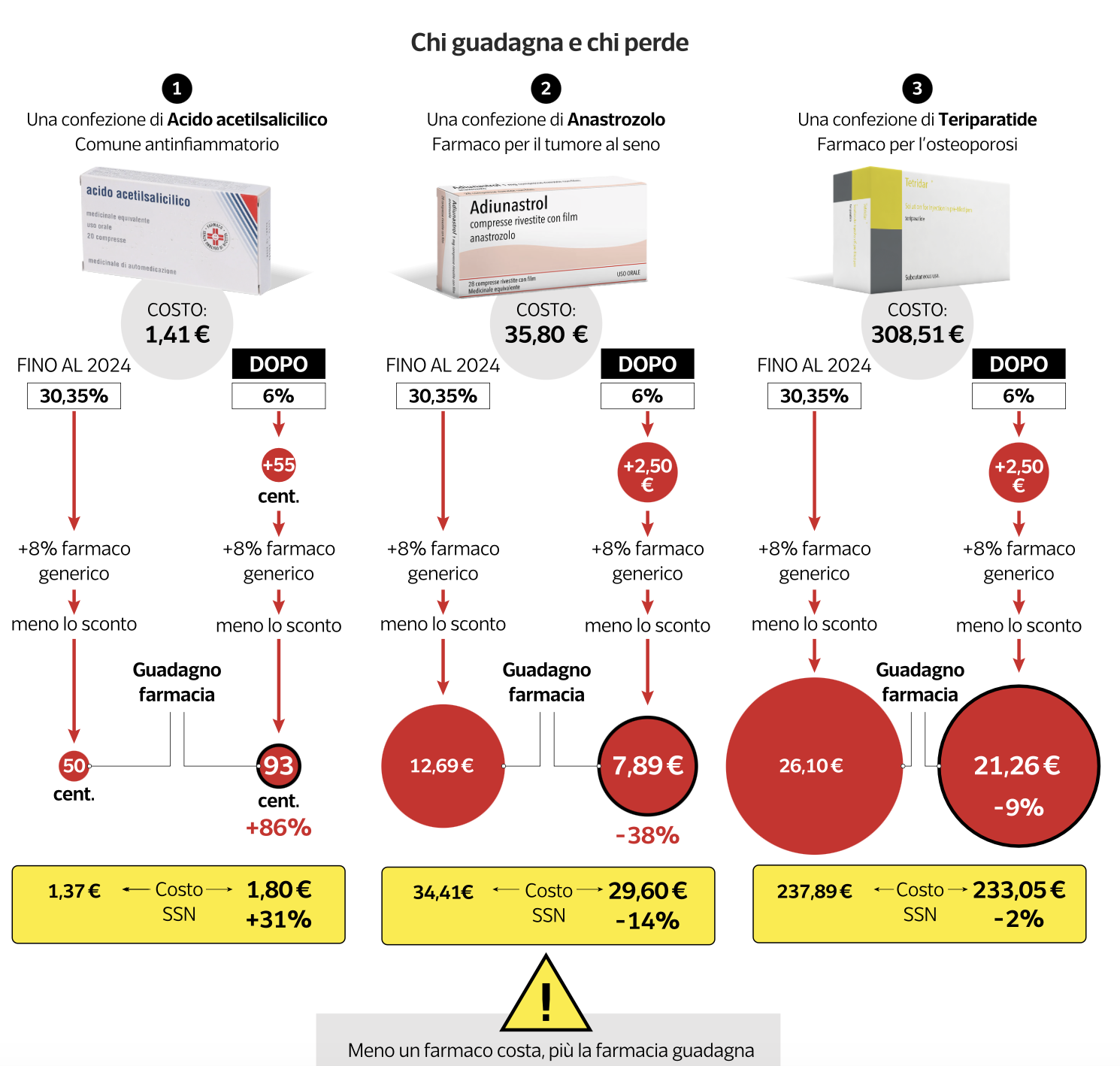
ALCUNI ESEMPI CONCRETI
Dataroom analizza tre casi. Primo, per una confezione di acido acetilsalicilico (ASA), un comune antinfiammatorio, da 1,41 euro, il margine della farmacia passa da 50 centesimi a 93 centesimi: un aumento dell’86%, con un incremento del costo per lo Stato del 31%. (N.d.R.: evidentemente si riferisce a ASA 100 mg generico usato come antiaggregante e non come antinfiammatorio)
Secondo, per una confezione del farmaco contro la recidiva del tumore al seno Anastrozolo da 35,80 euro, il margine scende da 12,69 euro a 7,89 euro: meno 38% per la farmacia e meno 14% per lo Stato.
Terzo, per una confezione del farmaco per l’osteoporosi Teriparatide da 308,51 euro, il margine cala del 19%, con una riduzione del costo pubblico del 2%.
In sintesi, afferma Dataroom, “più è basso il prezzo del farmaco più alto è il margine per la farmacia”. Poiché il prezzo medio di un farmaco rimborsato in Italia è 9,42 euro, la maggior parte delle confezioni ricade nelle fasce in cui la quota fissa incide maggiormente. Il risultato stimato è un costo aggiuntivo di 194 milioni nei primi nove mesi del 2025.
 NOVITÀ (ANCHE) NELLA DISTRIBUZIONE
NOVITÀ (ANCHE) NELLA DISTRIBUZIONE
La Legge di Bilancio 2024, si legge su Federfarma, collega il nuovo sistema di remunerazione alla “dispensazione di prossimità del farmaco a vantaggio dei cittadini grazie a un trasferimento dei medicinali dalla distribuzione diretta/per conto alla distribuzione in farmacia in regime di convenzione con il Ssn”.
Tra maggio 2024 e luglio 2025, 251 farmaci antidiabetici sono passati dalla distribuzione diretta regionale alla vendita in farmacia, osserva Dataroom. Prima, invece, le Regioni acquistavano tramite gare pubbliche e, in caso di distribuzione per conto, riconoscevano un rimborso fisso per confezione variabile da Regione a Regione.
Ora la trattativa del prezzo è affidata all’Aifa e la farmacia acquista e vende direttamente.
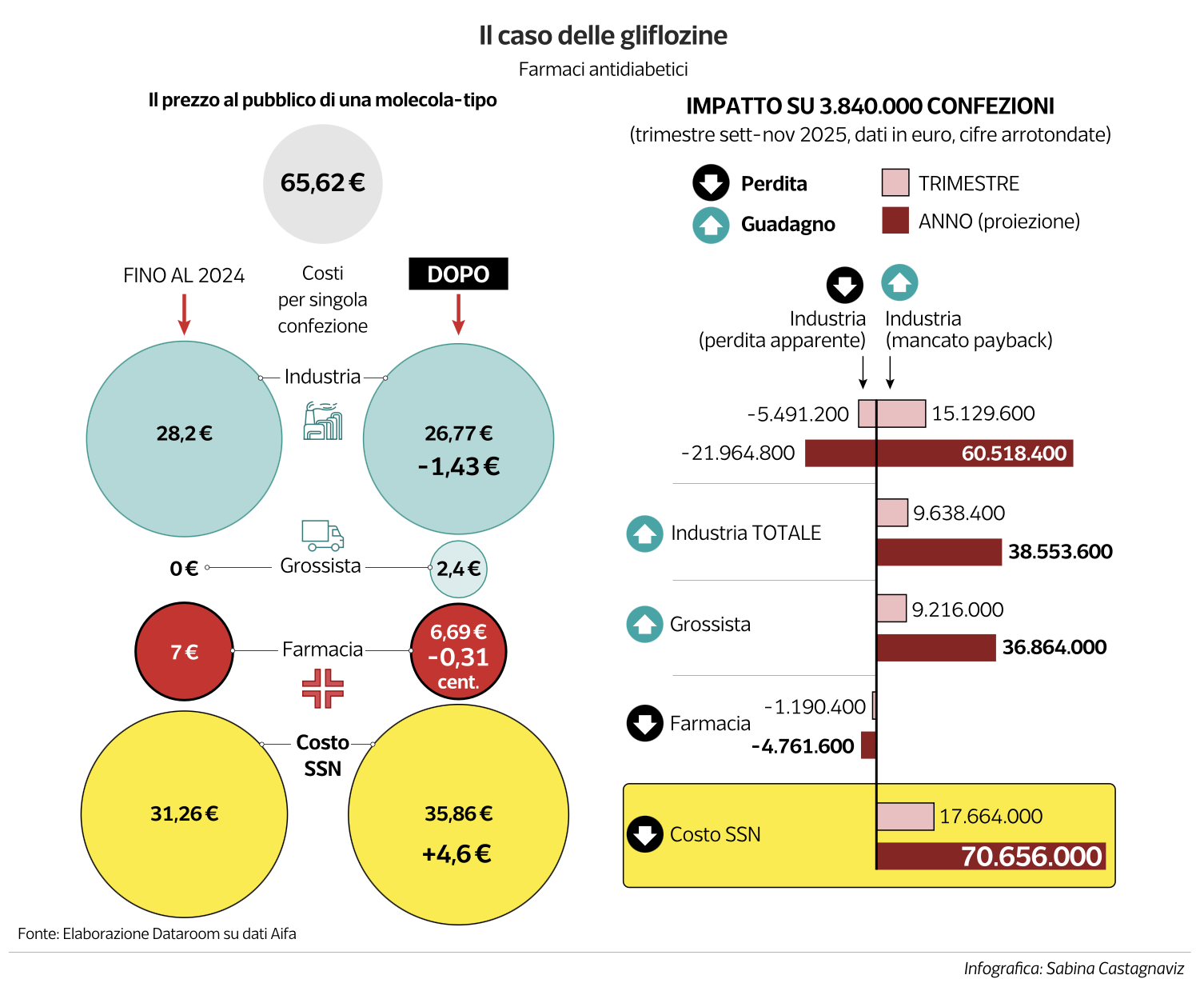
IL CASO DELLE GLIFLOZINE
For the gliflozine, con prezzo al pubblico di 65,62 euro, le Regioni che prima riconoscevano 10,38 euro a confezione ora ne pagano 6,69; quelle che ne pagavano 4,15 sono salite a 6,69. Si aggiunge il margine del grossista (2,40 euro a confezione).
Secondo i calcoli riportati da Dataroom, nonostante due sconti negoziati da Aifa (28,56% e un ulteriore 7%), il guadagno annuo aggiuntivo per l’industria sarebbe di 38,55 milioni di euro, mentre la perdita complessiva per lo Stato, solo per le gliflozine, sarebbe stimata in 70,6 milioni di euro all’anno.
 LE POSIZIONI UFFICIALI E LO SCONTRO ISTITUZIONALE
LE POSIZIONI UFFICIALI E LO SCONTRO ISTITUZIONALE
Sul dossier farmaceutico si è aperto uno scontro ai vertici del ministero della Salute. Il sottosegretario Marcello Gemmato continua a sostenere che le modifiche introdotte producano risparmi, mentre l’Aifa rivendica di aver “avviato e concluso la rinegoziazione” con le aziende delle gliflozine ottenendo “un’importante riduzione dei prezzi” e che “la scontistica ottenuta […] lascia prevedere al momento un risparmio sulla base dei costi medi nazionali”.
Di diverso tenore la posizione del ministro Orazio Schillaci, che in una lettera ai vertici dell’Agenzia – il presidente Robert Nisticò e il direttore tecnico-scientifico Pierluigi Russo – ha parlato di “criticità significative” nei dati di spesa e di “credibilità complessiva del sistema di governance farmaceutica nazionale” definita “compromessa”. Il ministro ha quindi chiesto “chiarimenti urgenti” entro 14 giorni, “documentazione metodologica completa”, evidenze sulle scelte autorizzative, monitoraggio dei farmaci innovativi più costosi e un cronoprogramma di “misure correttive”.
La tensione, secondo the poster, riflette anche una frizione politica interna. Come si legge nell’articolo: “La convivenza tra il ministro della salute Orazio Schillaci e il suo sottosegretario Marcello Gemmato è sempre più difficile. Schillaci è più in alto nella gerarchia ma è un tecnico. Gemmato gli sta sotto ma è un politico del  cerchio magico della premier e su molti dossier conta più del capo”.
cerchio magico della premier e su molti dossier conta più del capo”.
Dopo la lettera del ministro, il sottosegretario ha auspicato una “revisione della governance da Te nominata nel 2024”, rimarcando le responsabilità sulle nomine dell’Agenzia.
Nella replica, Nisticò ha difeso l’operato dell’Aifa richiamando il “bilanciamento di interessi del pari rilevanti e costituzionalmente garantiti: da un lato, il diritto alla salute, dall’altro, la sostenibilità della spesa farmaceutica”, sottolineando che “l’analisi dei dati di spesa […] non può né deve rappresentare un ostacolo […] al diritto alla cura”. Nisticò ha inoltre indicato tra gli strumenti di contenimento la revisione del Prontuario farmaceutico, la clausola di salvaguardia e il monitoraggio periodico delle condizioni di prezzo e rimborso, rimettendosi infine «all’indirizzo» del ministro per eventuali ulteriori interventi.
Related news: Dataroom di Milena Gabanelli La legge che toglie soldi alla sanità per regalarli a Big Pharma e farmacie
Spesa farmaceutica, la replica di Federfarma al Corriere della Sera
Federfarma. Spesa farmaceutica: paradossale attribuire alla convenzionata lo sforamento del tetto
 costosi e la aumenta sui farmaci di prezzo più basso, riconoscendo il valore dell’atto professionale della dispensazione. L’impatto della nuova remunerazione sulla spesa farmaceutica è stato previsto dal Legislatore, esattamente quantificato dall’Agenzia per il farmaco e certificato dalla Ragioneria Generale dello Stato nei limiti delle previsioni di bilancio: non si è verificato infatti alcuno sforamento del tetto della spesa farmaceutica convenzionata.
costosi e la aumenta sui farmaci di prezzo più basso, riconoscendo il valore dell’atto professionale della dispensazione. L’impatto della nuova remunerazione sulla spesa farmaceutica è stato previsto dal Legislatore, esattamente quantificato dall’Agenzia per il farmaco e certificato dalla Ragioneria Generale dello Stato nei limiti delle previsioni di bilancio: non si è verificato infatti alcuno sforamento del tetto della spesa farmaceutica convenzionata. regionali.
regionali.Related news: Distribuzione farmaceutica. Gemmato difende la riforma: “Risparmi per 36 milioni e più accesso alle cure”
Dataroom su gliflozine, Gabanelli di nuovo si contraddice da sé
Quartini (M5S): “Boom della spesa farmaceutica. Governo premia gli amici sulla pelle dei cittadini”
Lucia Aleotti (Menarini). La spesa cala, non aumenta
Garattini contro le ‘farmacie bazar’, le repliche a stretto giro di Racca e Mandelli





