
Dall’equivalenza farmaceutica non si può passare direttamente all’equivalenza terapeutica. L’unico modo per ottenere una dimostrazione diretta di equivalenza terapeutica è condurre studi di fase 3 di natura comparativa. Il farmaco generico può essere approvato senza necessità di una dimostrazione diretta di equivalenza terapeutica
CARE Costi dell’assistenza e risorse economiche
A colloquio con Corrado Blandizzi Professore Ordinario di Farmacologia, Dipartimento di Medicina Clinica e Sperimentale, Università di Pisa
Equivalenza farmaceutica e equivalenza terapeutica: può darcene una definizione e spiegare le differenze?
 Queste definizioni si applicano ai processi nei quali si effettuano confronti tra prodotti farmaceutici diversi che contengono lo stesso principio attivo. Si parla di equivalenza farmaceutica quando due prodotti, con lo stesso tipo di formulazione, contengono lo stesso identico principio attivo, ma differiscono a livello di eccipienti secondo determinati parametri predefiniti dalle attività regolatorie. Dall’equivalenza farmaceutica non si può passare direttamente all’equivalenza terapeutica, perché quest’ultima dipende dal tipo di farmaco sul quale intendiamo applicare questi criteri. Se si tratta dell’approvazione di un farmaco generico, l’Autorità regolatoria chiede di fare un passo ulteriore, ossia di passare dall’equivalenza farmaceutica alla bioequivalenza. Questa si ottiene con uno studio di farmacocinetica su volontari sani, che permette di dimostrare che i tempi e le concentrazioni con cui i principi attivi di entrambi i prodotti giungono prima nel sangue e poi agli organi bersaglio non differiscono in maniera significativa. Una volta soddisfatti i criteri dell’equivalenza farmaceutica e della bioequivalenza, il farmaco generico può essere approvato senza necessità di una dimostrazione diretta di equivalenza terapeutica. L’unico modo per ottenere una dimostrazione diretta di equivalenza terapeutica è condurre studi di fase 3 di natura comparativa. Questa tappa è necessaria per i farmaci biosimilari, per i quali è previsto uno studio preliminare volto a dimostrare la loro similarità in un contesto chimico, fisico, biologico, e direi anche farmacologico, con il prodotto originale. Stabilito che questa similarità o, per meglio dire, biosimilarità sussiste, si può chiedere che venga espresso da parte dell’Autorità regolatoria un giudizio di equivalenza terapeutica non più sulla base di studi di bioequivalenza, ma sulla base di studi clinici prima di fase 1 e poi soprattutto di fase 3, che devono dimostrare la non inferiorità del prodotto biosimilare rispetto al prodotto originale sia dal punto di vista dell’efficacia terapeutica che dal punto di vista della sicurezza di impiego.
Queste definizioni si applicano ai processi nei quali si effettuano confronti tra prodotti farmaceutici diversi che contengono lo stesso principio attivo. Si parla di equivalenza farmaceutica quando due prodotti, con lo stesso tipo di formulazione, contengono lo stesso identico principio attivo, ma differiscono a livello di eccipienti secondo determinati parametri predefiniti dalle attività regolatorie. Dall’equivalenza farmaceutica non si può passare direttamente all’equivalenza terapeutica, perché quest’ultima dipende dal tipo di farmaco sul quale intendiamo applicare questi criteri. Se si tratta dell’approvazione di un farmaco generico, l’Autorità regolatoria chiede di fare un passo ulteriore, ossia di passare dall’equivalenza farmaceutica alla bioequivalenza. Questa si ottiene con uno studio di farmacocinetica su volontari sani, che permette di dimostrare che i tempi e le concentrazioni con cui i principi attivi di entrambi i prodotti giungono prima nel sangue e poi agli organi bersaglio non differiscono in maniera significativa. Una volta soddisfatti i criteri dell’equivalenza farmaceutica e della bioequivalenza, il farmaco generico può essere approvato senza necessità di una dimostrazione diretta di equivalenza terapeutica. L’unico modo per ottenere una dimostrazione diretta di equivalenza terapeutica è condurre studi di fase 3 di natura comparativa. Questa tappa è necessaria per i farmaci biosimilari, per i quali è previsto uno studio preliminare volto a dimostrare la loro similarità in un contesto chimico, fisico, biologico, e direi anche farmacologico, con il prodotto originale. Stabilito che questa similarità o, per meglio dire, biosimilarità sussiste, si può chiedere che venga espresso da parte dell’Autorità regolatoria un giudizio di equivalenza terapeutica non più sulla base di studi di bioequivalenza, ma sulla base di studi clinici prima di fase 1 e poi soprattutto di fase 3, che devono dimostrare la non inferiorità del prodotto biosimilare rispetto al prodotto originale sia dal punto di vista dell’efficacia terapeutica che dal punto di vista della sicurezza di impiego.
È imminente l’ingresso nel mercato di biosimilari di molecole complesse. Quali sono, a suo avviso, le condizioni che potrebbero garantire la massima tutela della salute del paziente?
Poiché l’autorizzazione centrale viene concessa non solo per le indicazioni terapeutiche per le quali c’è evidenza clinica, ma anche per quelle per le quali l’indicazione è esclusivamente estrapolata in assenza di evidenza clinica, l’accesso al mercato, e quindi alla pratica clinica, dei nuovi farmaci biosimilari di molecole complesse come gli anticorpi monoclonali può far nascere qualche preoccupazione non solo negli operatori sanitari ma anche nei pazienti. A questo si potrebbe ovviare determinando un processo più controllato di accesso del farmaco al mercato, consentendo che venga inizialmente utilizzato solo presso Centri accreditati che dovrebbero registrarne tutti gli effetti in termini di efficacia e di sicurezza, per poi rivalutare – dopo un certo numero di anni (dai due ai cinque) – l’effettivo comportamento del farmaco in particolare rispetto alle indicazioni estrapolate, per valutare se esistono i margini per liberalizzare l’uso del nuovo farmaco biosimilare anche in un contesto in cui l’indicazione era stata concessa in maniera estrapolata.
ML
Farmaci biosimilari. Il ruolo del medico prescrittore
Si è rimarcata l’evidente situazione di scollamento tra gli enti regolatori e i clinici, che si devono confrontare ogni giorno con la responsabilità penale individuale di prescrivere un farmaco in una condizione nella quale nulla è scritto in letteratura.
Ca|Re Regioni (Care) – Pubblicato da Redazione – 26/01/2015
A colloquio con Giovanni Lapadula Professore Ordinario di Reumatologia, Università di Bari e Direttore dell’Unità Operativa di Reumatologia dell’Azienda Universitaria-Ospedaliera di Bari
Parliamo di estrapolazione: qual è la attuazione attuale dal punto di vista regolatorio e quali sono le implicazioni per il medico prescrittore?
 Il concetto di estrapolazione è stato molto ben chiarito sul piano tecnico dagli enti regolatori. In base a questo concetto si afferma che lì dove si documenti un’efficacia simile di un farmaco rispetto ad alcune indicazioni, si può allargarne l’indicazione anche ad altre patologie, con la possibilità – prevista dai Position Paper degli enti regolatori come FDA, EMA e AIFA – che si faccia una valutazione indicazione per indicazione, eventualmente attivando un approfondimento delle possibilità di fare l’estrapolazione dei dati. Questi buoni propositi degli enti regolatori (e soprattutto di EMA, che è quella che ci riguarda direttamente) sono stati puntualmente smentiti nel momento in cui è stato approvato il primo farmaco biosimilare, per il quale – senza alcuna valutazione aggiuntiva – si è fatta un’estrapolazione a tutte le indicazioni che aveva il farmaco originatore. Questo procedimento ha creato sconcerto tra i medici prescrittori, perché queste decisioni sono state prese senza consultare chi ha un’esperienza diretta della terapia sul singolo individuo. Si è così rimarcata l’evidente situazione di scollamento tra gli enti regolatori e i clinici, che si devono confrontare ogni giorno con la responsabilità penale individuale di prescrivere un farmaco in una condizione nella quale nulla è scritto in letteratura. Questo è il grosso problema, di cui non si è tenuto alcun conto, e che esprime una difficoltà nei rapporti tra le diverse anime dei professionisti che si occupano della cura e della salute dei pazienti.
Il concetto di estrapolazione è stato molto ben chiarito sul piano tecnico dagli enti regolatori. In base a questo concetto si afferma che lì dove si documenti un’efficacia simile di un farmaco rispetto ad alcune indicazioni, si può allargarne l’indicazione anche ad altre patologie, con la possibilità – prevista dai Position Paper degli enti regolatori come FDA, EMA e AIFA – che si faccia una valutazione indicazione per indicazione, eventualmente attivando un approfondimento delle possibilità di fare l’estrapolazione dei dati. Questi buoni propositi degli enti regolatori (e soprattutto di EMA, che è quella che ci riguarda direttamente) sono stati puntualmente smentiti nel momento in cui è stato approvato il primo farmaco biosimilare, per il quale – senza alcuna valutazione aggiuntiva – si è fatta un’estrapolazione a tutte le indicazioni che aveva il farmaco originatore. Questo procedimento ha creato sconcerto tra i medici prescrittori, perché queste decisioni sono state prese senza consultare chi ha un’esperienza diretta della terapia sul singolo individuo. Si è così rimarcata l’evidente situazione di scollamento tra gli enti regolatori e i clinici, che si devono confrontare ogni giorno con la responsabilità penale individuale di prescrivere un farmaco in una condizione nella quale nulla è scritto in letteratura. Questo è il grosso problema, di cui non si è tenuto alcun conto, e che esprime una difficoltà nei rapporti tra le diverse anime dei professionisti che si occupano della cura e della salute dei pazienti.
Cos’è l’INN e quali le implicazioni rispetto al tema della tracciabilità?
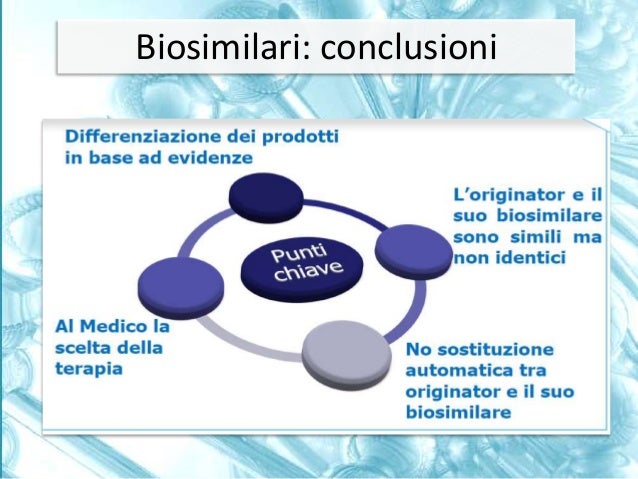 L’INN è un numero che identifica una molecola. Ogni molecola, diversa da un’altra, ha un numero differente. A questo proposito emerge ancora una volta da parte degli enti regolatori, questa volta a livello mondiale, un segnale di scarsa considerazione delle necessità di chi opera sul territorio e deve prescrivere la terapia e sorvegliare sui suoi effetti. Gli enti regolatori hanno infatti deciso di utilizzare un unico numero identificativo sia per il farmaco biologico originatore sia per i biosimilari, i quali però – per definizione – non sono uguali ma ‘biosimilari’. Hanno quindi degli elementi di diversità, anche se minimi, per i quali non sono indicabili come identici e avrebbero meritato un INN individuale. Questo non si è voluto fare, complicando moltissimo la tracciabilità dei farmaci. Nel momento in cui compare un evento avverso, il medico dovrebbe infatti essere messo in grado di individuare la molecola che lo ha determinato, per evitare di attribuire gli effetti collaterali di un farmaco ad un altro. Si è deciso invece di ricorrere nelle segnalazioni all’indicazione del nome commerciale del farmaco, determinando anche la necessità di ristrutturare i database dei registri, che in passato prevedevano l’indicazione delle molecole e non del nome commerciale. Il problema è particolarmente complesso per la variabilità intrinseca dei farmaci biotecnologici, per i quali occorrerebbe indicare il numero di lotto di appartenenza. Su questo aspetto però non si è fatta chiarezza, perché di fatto esistono segnalazioni degli eventi avversi eseguite con il nome commerciale, ma non c’è nessuna segnalazione del numero di lotti coinvolti, perché i clinici non sono stati avvertiti che questo è un elemento importante dal quale dipende la salute dei nostri pazienti. Bisogna infatti considerare che il momento registrativo dei farmaci biosimilari si è limitato a sperimentazioni di sei mesi su numeri di pazienti fra le io e le 5o volte più bassi rispetto alle sperimentazioni sui farmaci originatori, in maniera assolutamente legale, ma che comunque non ha convinto del tutto chi poi deve prescrivere il farmaco e vorrebbe poterlo fare in piena sicurezza per il paziente.
L’INN è un numero che identifica una molecola. Ogni molecola, diversa da un’altra, ha un numero differente. A questo proposito emerge ancora una volta da parte degli enti regolatori, questa volta a livello mondiale, un segnale di scarsa considerazione delle necessità di chi opera sul territorio e deve prescrivere la terapia e sorvegliare sui suoi effetti. Gli enti regolatori hanno infatti deciso di utilizzare un unico numero identificativo sia per il farmaco biologico originatore sia per i biosimilari, i quali però – per definizione – non sono uguali ma ‘biosimilari’. Hanno quindi degli elementi di diversità, anche se minimi, per i quali non sono indicabili come identici e avrebbero meritato un INN individuale. Questo non si è voluto fare, complicando moltissimo la tracciabilità dei farmaci. Nel momento in cui compare un evento avverso, il medico dovrebbe infatti essere messo in grado di individuare la molecola che lo ha determinato, per evitare di attribuire gli effetti collaterali di un farmaco ad un altro. Si è deciso invece di ricorrere nelle segnalazioni all’indicazione del nome commerciale del farmaco, determinando anche la necessità di ristrutturare i database dei registri, che in passato prevedevano l’indicazione delle molecole e non del nome commerciale. Il problema è particolarmente complesso per la variabilità intrinseca dei farmaci biotecnologici, per i quali occorrerebbe indicare il numero di lotto di appartenenza. Su questo aspetto però non si è fatta chiarezza, perché di fatto esistono segnalazioni degli eventi avversi eseguite con il nome commerciale, ma non c’è nessuna segnalazione del numero di lotti coinvolti, perché i clinici non sono stati avvertiti che questo è un elemento importante dal quale dipende la salute dei nostri pazienti. Bisogna infatti considerare che il momento registrativo dei farmaci biosimilari si è limitato a sperimentazioni di sei mesi su numeri di pazienti fra le io e le 5o volte più bassi rispetto alle sperimentazioni sui farmaci originatori, in maniera assolutamente legale, ma che comunque non ha convinto del tutto chi poi deve prescrivere il farmaco e vorrebbe poterlo fare in piena sicurezza per il paziente.




